I. Introdução: A equação de segurança
No ambiente de alto risco dos cuidados de saúde modernos, a margem de erro é microscópica. As Infecções Relacionadas com os Cuidados de Saúde (IACS) continuam a ser um adversário formidável, custando anualmente milhares de milhões de dólares só ao sistema de saúde dos EUA e afectando centenas de milhares de doentes na Europa.
Embora os protocolos sistémicos se concentrem frequentemente na higiene ambiental geral, o procedimento invasivo mais comum em medicina - a injeção - continua a ser uma linha da frente crítica na prevenção de infecções.
Para o olho destreinado, a segurança parece garantida pela embalagem. No entanto, a prevenção de infecções não é um produto único; é uma equação. Segurança = (Integridade estéril do dispositivo) × (Técnica asséptica do utilizador)
Se qualquer uma das variáveis desta equação for zero, o resultado é um fracasso.
Este artigo explora a relação simbiótica entre o “hardware” - o agulha descartável esterilizada-e o “software” - o técnica asséptica. Vamos desmontar a ideia errada de que se trata de preocupações distintas e demonstrar por que razão o fabrico de alta qualidade e o comportamento clínico rigoroso devem estar alinhados para proteger a vida dos doentes.
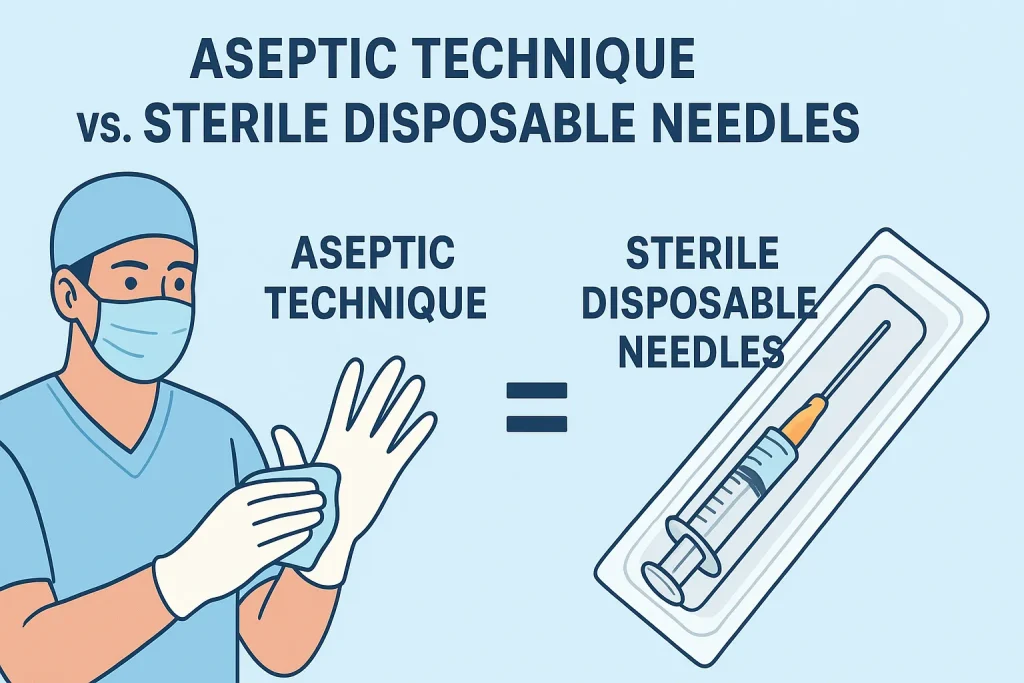
II. O “hardware”: O que é que torna uma agulha “estéril”?
Uma agulha não é apenas um tubo afiado; é um dispositivo médico sujeito a rigorosas normas de engenharia. Quando um médico pega numa embalagem, está a contar com um processo industrial complexo concebido para eliminar todos os microrganismos viáveis.
Normas de fabrico: Para além do aço
A produção de agulhas descartáveis esterilizadas é regido por normas internacionais rigorosas, principalmente ISO 7864 (Agulhas hipodérmicas esterilizadas para utilização única).
Alcançar a esterilidade envolve mais do que apenas a limpeza; requer um processo validado para atingir um Nível de Garantia de Esterilidade (SAL) de 10-⁶, o que significa que existe menos de uma hipótese num milhão de um microrganismo viável permanecer no dispositivo.
Quadro 1: Métodos de esterilização comuns para Agulhas médicas
| Caraterística | Óxido de etileno (EtO) | Irradiação gama |
|---|---|---|
| Mecanismo | Penetração de gás químico que perturba o ADN/ARN. | Fotões de alta energia que quebram ligações químicas em agentes patogénicos. |
| Adequação da embalagem | Requer uma embalagem respirável (por exemplo, papel de qualidade médica) para permitir a entrada/saída de gás. | Compatível com selos herméticos de folha de alumínio ou de plástico. |
| Vantagens | Suave para os materiais; ideal para plásticos complexos. | Sem resíduos químicos; esterilidade imediata; elevada penetração. |
| Considerações | Requer tempo de desgaseificação para remover os resíduos. | Pode causar descoloração ou fragilidade em certos polímeros se não for gerido. |
O Sistema de Barreira Estéril
O herói não celebrado da segurança das agulhas é a embalagem. Uma agulha só é tão estéril quanto o seu selo. Os fabricantes de alta qualidade investem fortemente na Sistema de Barreira Estéril (SBS). Esta embalagem deve:
- Resistir ao stress físico: Resistir a perfurações durante o transporte da fábrica na Ásia para um hospital em Berlim ou Nova Iorque.
- Barreira microbiana: Evita a penetração de bactérias na embalagem, mesmo em ambientes de armazenamento não esterilizados.
- Peeling limpo: Permitir que o utilizador abra a embalagem sem a rasgar, o que cria pó de papel (contaminação por partículas) ou faz com que a agulha salte para uma superfície não esterilizada.
A lógica da utilização única
Porque é que o mundo se padronizou em agulhas descartáveis esterilizadas? Historicamente, as seringas de vidro e as agulhas de aço eram fervidas ou autoclavadas e reutilizadas. Isto representava riscos significativos:
- Priões e pirogénios: Alguns agentes patogénicos e proteínas resistentes ao calor são incrivelmente difíceis de destruir através da autoclavagem normal.
- Micro-barbados: A utilização repetida embota a ponta da agulha, criando farpas microscópicas em forma de “anzol” que rasgam o tecido, causando dor e aumentando a área de superfície da ferida - um vetor de infeção.
- Fadiga do material: O aquecimento repetido enfraquece o aço, aumentando o risco de quebra.
Atualmente, “descartável” é sinónimo de “segurança”. Garante que cada doente recebe um dispositivo imaculado, afiado e certificado como estéril.

III. O “software”: O núcleo da técnica asséptica
Se a agulha esterilizada é a ferramenta, Técnica asséptica é o sistema operativo. Mesmo a agulha mais perfeita torna-se um risco biológico no momento em que toca numa superfície não esterilizada.
ANTT: O padrão global
Os hospitais modernos no Reino Unido, na Austrália e, cada vez mais, nos EUA, utilizam Técnica Asséptica Não Táctil (TANT). Esta estrutura normaliza a prática clínica para garantir que os elementos-chave do dispositivo nunca entram em contacto com uma superfície não esterilizada.
Peças-chave vs. Locais-chave
A compreensão do ANTT requer a distinção entre partes do equipamento e áreas no doente.
Tabela 2: Definição das zonas “No-Touch” (sem contacto)
| Categoria | Definição | Exemplos (NUNCA deve ser tocado) |
|---|---|---|
| Peças-chave | Partes do equipamento que devem permanecer esterilizadas. Se estas estiverem contaminadas, o doente fica diretamente exposto. | - A haste e o bisel da agulha- O cubo/ponta da seringa (Luer slip ou lock)- O interior da tampa da agulha- A haste do êmbolo (em alguns protocolos rigorosos) |
| Sítios-chave | A área no doente onde o dispositivo médico vai entrar. | - O local de injeção da pele limpa - A ferida aberta - O local de inserção do cateter |
O elemento humano
O “software” está sujeito a erros - erro humano. A técnica asséptica baseia-se em:
- Higiene das mãos: O fator mais importante.
- Utilização das luvas: As luvas protegem a utilizador, mas não são mágicas. Luvas “limpas” que tocam numa “peça-chave” são sinónimo de contaminação.
- Controlo ambiental: Minimizar a turbulência do ar (fechar as cortinas, parar o tráfego) durante a preparação do procedimento.

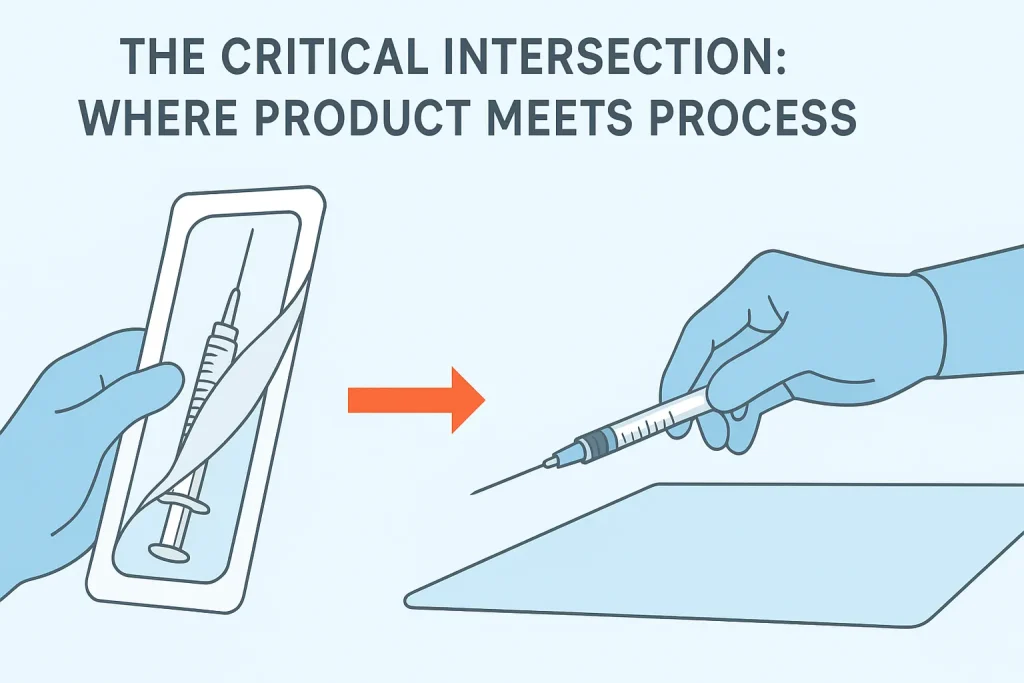
IV. A Intersecção Crítica: O encontro do produto com o processo
O momento de maior risco ocorre quando o produto deixa a sua embalagem. É aqui que a conceção do fabrico e as competências clínicas se cruzam.
O momento “Peel-Pack
Uma embalagem mal concebida prejudica o utilizador. Se o papel se rasgar ou se o selo for demasiado apertado, o médico pode ter dificuldades, o que leva a..:
- Recuo: A agulha sai aos solavancos e bate num tabuleiro não esterilizado.
- Contacto: O dedo do utilizador esbarra no cubo ao tentar abrir a embalagem.
Função do fabricante: Os principais fabricantes concebem sistemas “peel-pack” com camadas de separação distintas e abas de aderência, permitindo uma abertura suave e controlada que suporta uma “transferência sem contacto” diretamente para um campo estéril ou para a seringa.
Mecanismos de segurança e esterilidade
Agulhas de insulina retrácteis e as seringas de segurança são frequentemente comercializadas para prevenir ferimentos com seringas (segurança dos profissionais de saúde), mas também apoiam a técnica asséptica.
- O perigo da recapagem: Nos cenários de injeção tradicionais, voltar a tapar uma agulha é a principal causa de contaminação acidental (e de lesões).
- A solução de segurança: Ao acionar um mecanismo de segurança que cobre a agulha imediatamente após a retirada, o médico elimina a necessidade de manipular um instrumento cortante contaminado, preservando assim a integridade asséptica do ambiente imediato.
Estudo de caso: Escalonamento da assepsia
- Injeção padrão (limpa/asséptica padrão): Dar uma vacina contra a gripe. O local é limpo. A agulha esterilizada é colocada. A injeção é administrada. O risco é gerido através da proteção normal da “peça-chave”.
- Hemodiálise (Assepsia cirúrgica): Inserção de um Agulha de fístula. Como esta agulha acede diretamente à circulação sanguínea de alto fluxo, o risco de sepsia é maior. É necessária uma técnica “asséptica cirúrgica” - luvas esterilizadas, um campo esterilizado maior e, frequentemente, uma máscara. Neste caso, a qualidade da tampa protetora da agulha e a ergonomia do encaixe são vitais para manter o controlo enquanto se usam luvas esterilizadas volumosas.
V. Equívocos e armadilhas comuns
Mesmo os profissionais experientes podem ser vítimas de mitos subtis que comprometem a segurança.
Mito 1: “A agulha é estéril, por isso posso pousá-la num tabuleiro.”
- A realidade: A menos que esse tabuleiro seja coberto com um campo estéril e criado como um campo estéril, é meramente “limpo”. Uma agulha estéril colocada num tabuleiro limpo está agora contaminada. Deve permanecer na embalagem ou ser tapada até ao momento da utilização.
Mito 2: “Estou a usar luvas, por isso posso tocar no centro da agulha.”
- A realidade: As luvas de exame normais são limpas, não estéreis. São provenientes de uma caixa exposta ao ar. Tocar no cubo (uma peça-chave) com uma luva limpa transfere as bactérias da caixa/ar para a trajetória do fluido.
Mito 3: “A embalagem tem bom aspeto, por isso é segura.”
- A “falsa segurança”: Podem ocorrer micro-perfurações se as caixas forem esmagadas ou armazenadas de forma incorrecta.
- Melhores práticas: Os utilizadores devem inspecionar a integridade do selo antes de o retirarem. Os fabricantes ajudam-no utilizando indicadores de esterilização que mudam de cor na embalagem para provar que o produto foi submetido ao processo de esterilização.
Tabela 3: Comparação de técnicas
| Nível da técnica | Objetivo | Procedimento típico |
|---|---|---|
| Técnica de limpeza | Reduzir o número de microorganismos. | Medição da tensão arterial; exame físico de rotina. |
| Técnica asséptica (ANTT) | Impedir a introdução de microrganismos em sítios-chave. | Inserção IV; Injecções IM; Pensos para feridas. |
| Técnica cirúrgica estéril | Eliminar TODOS os microorganismos de uma área. | Cirurgia de grande porte; Inserção de cateter central. |
VI. Conclusão: O compromisso do fabricante
Na batalha contra a infeção, a linha que separa o sucesso do fracasso é traçada na ponta de uma agulha. Temos de reconhecer que técnica asséptica é o comportamento, e o agulha descartável esterilizada é o facilitador.
Para o médico, isto significa a adesão aos princípios ANTT e a vigilância relativamente às “peças-chave”. Para o fabricante, significa um compromisso inabalável com as normas ISO, embalagens robustas com barreira estéril e designs ergonómicos que minimizam as dificuldades de manuseamento.
Os prestadores de cuidados de saúde e os responsáveis pelas aquisições devem olhar para além do preço por unidade. A escolha de agulhas descartáveis estéreis de alta qualidade envolve a avaliação da integridade da embalagem, a clareza da rotulagem e a fiabilidade dos mecanismos de segurança.
Ao investir em “hardware” superior, os hospitais reduzem a carga cognitiva do pessoal, facilitando a execução do “software” da técnica asséptica e, em última análise, protegendo a pessoa mais importante na sala: o doente.

VII. Fontes autorizadas e leituras complementares
- Organização Mundial de Saúde (OMS): Diretrizes da OMS sobre a colheita de sangue: Melhores Práticas em Flebotomia. (Genebra: Organização Mundial da Saúde; 2010).
- Centros de Controlo e Prevenção de Doenças (CDC): Guia de Prevenção de Infecções para Ambulatórios: Expectativas mínimas para cuidados seguros.
- A Associação para a Prática Asséptica Segura (ASAP): Quadro de Prática Clínica ANTT®. (www.antt.org)
- Organização Internacional de Normalização (ISO):
- ISO 7864:2016 - Agulhas hipodérmicas estéreis para uso único.
- ISO 11607 - Embalagem para dispositivos médicos esterilizados terminalmente.
- Instituto Nacional de Excelência em Saúde e Cuidados (NICE): Infecções associadas aos cuidados de saúde: prevenção e controlo nos cuidados primários e comunitários.