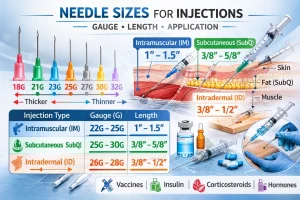
I. Introducción: La ecuación de la seguridad
En el entorno de alto riesgo de la sanidad moderna, el margen de error es microscópico. Las infecciones relacionadas con la asistencia sanitaria (HAIs) siguen siendo un adversario formidable, que cuesta miles de millones de dólares al año sólo al sistema sanitario estadounidense y afecta a cientos de miles de pacientes en Europa.
Aunque los protocolos sistémicos suelen centrarse en una higiene ambiental amplia, el procedimiento invasivo más habitual en medicina -la inyección- sigue siendo un frente crítico en la prevención de infecciones.
Para el ojo inexperto, la seguridad parece garantizada por el envoltorio. Sin embargo, la prevención de infecciones no es un producto aislado; es una ecuación. Seguridad = (Integridad estéril del dispositivo) × (Técnica aséptica del usuario)
Si alguna de las variables de esta ecuación es cero, el resultado es un fracaso.
Este artículo explora la relación simbiótica entre el “hardware” -el aguja estéril desechable-y el “software”-el técnica aséptica. Desmontaremos la idea errónea de que se trata de preocupaciones distintas y demostraremos por qué la fabricación de alta calidad y el comportamiento clínico riguroso deben alinearse para proteger la vida de los pacientes.
II. El “hardware”: ¿Qué hace que una aguja sea “estéril”?
Una aguja no es simplemente un tubo afilado; es un producto sanitario sujeto a rigurosas normas de ingeniería. Cuando un clínico coge un envase, confía en un complejo proceso industrial diseñado para eliminar todo microorganismo viable.
Normas de fabricación: Más allá del acero
La producción de agujas estériles desechables se rige por estrictas normas internacionales, principalmente ISO 7864 (Agujas hipodérmicas estériles de un solo uso).
Lograr la esterilidad implica algo más que limpieza; requiere un proceso validado para alcanzar un Nivel de Garantía de Esterilidad (SAL) del 10-⁶, lo que significa que hay menos de una posibilidad entre un millón de que un microorganismo viable permanezca en el dispositivo.
Tabla 1: Métodos comunes de esterilización para Agujas médicas
| Característica | Óxido de etileno (EtO) | Irradiación gamma |
|---|---|---|
| Mecanismo | Penetración de gases químicos que alteran el ADN/ARN. | Fotones de alta energía que rompen los enlaces químicos de los agentes patógenos. |
| Idoneidad del envase | Requiere un envase transpirable (por ejemplo, papel de calidad médica) para permitir la entrada/salida de gases. | Compatible con cierres herméticos de aluminio o plástico. |
| Ventajas | Suave con los materiales; ideal para plásticos complejos. | Sin residuos químicos; esterilidad inmediata; alta penetración. |
| Consideración | Requiere tiempo de desgasificación para eliminar los residuos. | Puede causar decoloración o fragilidad en ciertos polímeros si no se controla. |
El sistema de barrera estéril
El héroe olvidado de la seguridad de las agujas es el envase. Una aguja es tan estéril como su precinto. Los fabricantes de alta calidad invierten mucho en el Sistema de barrera estéril (SBS). Este embalaje debe:
- Soportar el estrés físico: Resistir pinchazos durante el transporte desde la fábrica en Asia hasta un hospital en Berlín o Nueva York.
- Barrera microbiana: Evitan que las bacterias penetren en el envase, incluso en entornos de almacenamiento no estériles.
- Clean Peel: Permiten al usuario abrir el envase sin rasgarlo, lo que crea polvo de papel (contaminación por partículas) o hace que la aguja rebote en una superficie no estéril.
La lógica del uso único
¿Por qué el mundo se ha estandarizado en agujas estériles desechables? Históricamente, las jeringuillas de vidrio y las agujas de acero se hervían o esterilizaban en autoclave y se reutilizaban. Esto planteaba riesgos importantes:
- Priones y pirógenos: Algunos patógenos y proteínas resistentes al calor son increíblemente difíciles de destruir mediante el autoclave estándar.
- Microbarbas: El uso repetido embota la punta de la aguja, creando microscópicas púas en forma de “anzuelo” que desgarran el tejido, causan dolor y aumentan la superficie de la herida, un vector de infección.
- Fatiga del material: El calentamiento repetido debilita el acero, aumentando el riesgo de rotura.
Hoy en día, “desechable” es sinónimo de “seguridad”. Garantiza que cada paciente reciba un dispositivo prístino, afilado y estéril certificado.

III. El “software”: El núcleo de la técnica aséptica
Si la aguja estéril es la herramienta, Técnica aséptica es el sistema operativo. Incluso la aguja más perfecta se convierte en un riesgo biológico en el momento en que toca una superficie no estéril.
ANTT: la norma mundial
Los hospitales modernos del Reino Unido, Australia y, cada vez más, Estados Unidos, utilizan Técnica aséptica sin contacto (ANTT). Este marco normaliza la práctica clínica para garantizar que los elementos clave del dispositivo nunca entren en contacto con una superficie no estéril.
Piezas clave frente a sitios clave
Para entender la ANTT hay que distinguir entre las partes del equipo y las zonas del paciente.
Tabla 2: Definición de las zonas “sin contacto
| Categoría | Definición | Ejemplos (NUNCA deben tocarse) |
|---|---|---|
| Piezas clave | Partes del equipo que deben permanecer estériles. Si se contaminan, el paciente queda directamente expuesto. | - El eje y el bisel de la aguja - El cubo/la punta de la jeringa (Luer slip o lock) - El interior del capuchón de la aguja - El eje del émbolo (en algunos protocolos estrictos) |
| Sitios clave | La zona del paciente por la que entrará el dispositivo médico. | - El lugar de inyección en la piel limpia- La herida abierta- El lugar de inserción del catéter |
El elemento humano
El “software” es propenso a los errores humanos. La técnica aséptica se basa en:
- Higiene de las manos: El factor más importante.
- Uso del guante: Los guantes protegen la usuario, pero no son mágicos. Unos guantes “limpios” tocando una “pieza clave” equivalen a contaminación.
- Control medioambiental: Minimización de las turbulencias de aire (cierre de cortinas, detención del tráfico) durante la preparación del procedimiento.

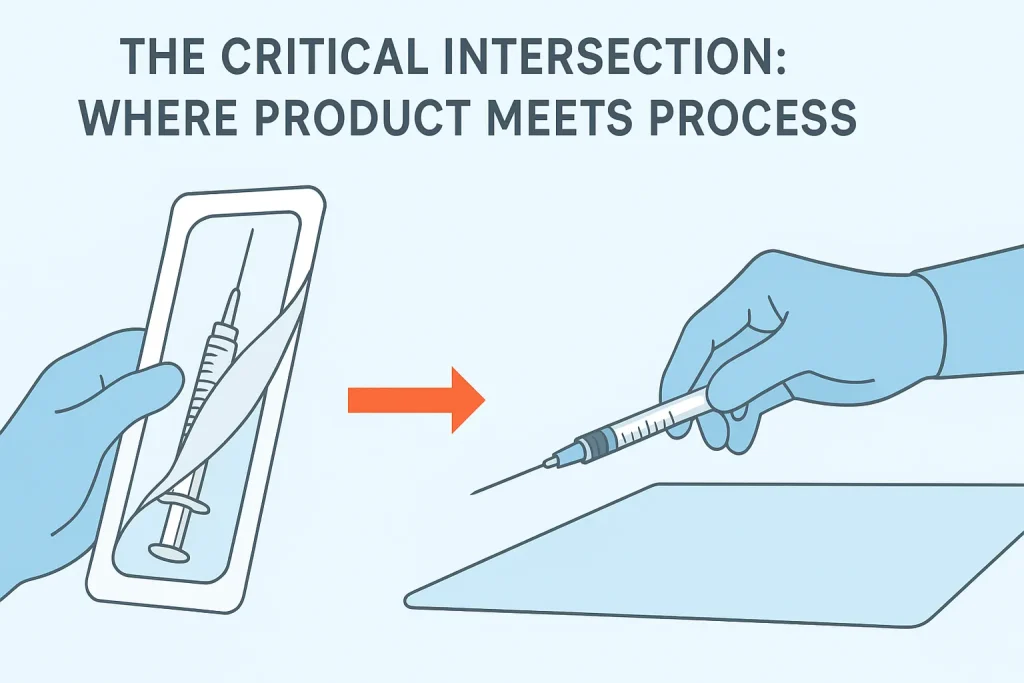
IV. La intersección crítica: Donde el producto se encuentra con el proceso
El momento de mayor riesgo se produce cuando el producto sale de su envase. Aquí es donde se cruzan el diseño de fabricación y la habilidad clínica.
El momento “Peel-Pack
Un envase mal diseñado pone en aprietos al usuario. Si el papel se rompe o el precinto está demasiado apretado, el clínico puede tener dificultades, lo que lleva a:
- Retroceso: La aguja sale disparada y golpea una bandeja no esterilizada.
- Contacto: El dedo del usuario roza el cubo al intentar abrir el paquete.
Papel del fabricante: Los principales fabricantes diseñan sistemas “peel-pack” con distintas capas de separación y lengüetas de agarre, lo que permite una apertura suave y controlada que favorece una “transferencia sin contacto” directamente a un campo estéril o a la jeringa.
Mecanismos de seguridad y esterilidad
Agujas de insulina retráctiles y las jeringuillas de seguridad se comercializan a menudo para prevenir las lesiones por pinchazo (seguridad del personal sanitario), pero también favorecen la técnica aséptica.
- El peligro de volver a tapar: En las inyecciones tradicionales, volver a tapar una aguja es una de las principales causas de contaminación accidental (y de lesiones).
- La solución de seguridad: Al activar un mecanismo de seguridad que cubre la aguja inmediatamente después de retirarla, el clínico elimina la necesidad de manipular un filo contaminado, preservando así la integridad aséptica del entorno inmediato.
Caso práctico: Aumento de la asepsia
- Inyección estándar (limpia/estándar aséptica): Poner una vacuna antigripal. Se limpia la zona. Se coloca la aguja estéril. Se administra la inyección. El riesgo se gestiona mediante la protección estándar de “pieza clave”.
- Hemodiálisis (aséptica quirúrgica): Insertar un Aguja de fístula. Dado que esta aguja accede directamente a la circulación sanguínea de alto flujo, el riesgo de sepsis es mayor. Se requiere una técnica “aséptica quirúrgica”: guantes estériles, un campo estéril más amplio y, a menudo, una mascarilla. En este caso, la calidad del capuchón protector de la aguja y la ergonomía del cabezal son vitales para mantener el control mientras se llevan los voluminosos guantes estériles.
V. Errores y trampas habituales
Incluso los profesionales experimentados pueden ser presa de sutiles mitos que comprometen la seguridad.
Mito 1: “La aguja es estéril, así que puedo dejarla en una bandeja”.”
- La realidad: A menos que esa bandeja se cubra con un paño estéril y se cree como un campo estéril, es meramente “limpia”. Una aguja estéril colocada en una bandeja limpia está ahora contaminada. Debe permanecer en el envase o ser tapada hasta el momento de su uso.
Mito 2: “Llevo guantes, así que puedo tocar el centro de la aguja”.”
- La realidad: Los guantes de examen estándar están limpios, no son estériles. Proceden de una caja expuesta al aire. Al tocar el cubo (una pieza clave) con un guante limpio, se transfieren bacterias de la caja/aire al recorrido del fluido.
Mito 3: “El envase tiene buen aspecto, así que es seguro”.”
- La “falsa seguridad”: Pueden producirse microperforaciones si las cajas se aplastan o se almacenan de forma inadecuada.
- Buenas prácticas: Los usuarios deben inspeccionar la integridad del precinto antes de despegarlo. Los fabricantes ayudan a ello utilizando indicadores de esterilización que cambian de color en el envase para demostrar que el producto ha sido sometido al proceso de esterilización.
Cuadro 3: Comparación de técnicas
| Nivel técnico | Objetivo | Procedimiento típico |
|---|---|---|
| Técnica limpia | Reducir el número de microorganismos. | Toma de tensión arterial; examen físico rutinario. |
| Técnica aséptica (ANTT) | Evitar la introducción de microorganismos en lugares clave. | Inserción intravenosa; Inyecciones IM; Vendaje de heridas. |
| Técnica quirúrgica estéril | Eliminar TODOS los microorganismos de una zona. | Cirugía mayor; Inserción de vía central. |
VI. Conclusiones: El compromiso del fabricante
En la batalla contra la infección, la línea que separa el éxito del fracaso se traza en la punta de una aguja. Debemos reconocer que técnica aséptica es el comportamiento, y el aguja estéril desechable es el facilitador.
Para el clínico, esto significa adherirse a los principios de la ANTT y vigilar las “Piezas clave”. Para el fabricante, significa un compromiso inquebrantable con las normas ISO, un sólido envasado de barrera estéril y diseños ergonómicos que minimicen las dificultades de manipulación.
Los proveedores sanitarios y los responsables de adquisiciones deben mirar más allá del precio por unidad. La elección de agujas estériles desechables de alta calidad implica evaluar la integridad del envase, la claridad del etiquetado y la fiabilidad de los mecanismos de seguridad.
Al invertir en un “hardware” superior, los hospitales reducen la carga cognitiva del personal, lo que facilita la ejecución del “software” de la técnica aséptica y, en última instancia, protege a la persona más importante de la sala: el paciente.

VII. Fuentes autorizadas y lecturas complementarias
- Organización Mundial de la Salud (OMS): Directrices de la OMS sobre extracción de sangre: Buenas prácticas en flebotomía. (Ginebra: Organización Mundial de la Salud; 2010).
- Centros para el Control y la Prevención de Enfermedades (CDC): Guía para la prevención de infecciones en pacientes ambulatorios: Expectativas mínimas para una atención segura.
- La Asociación para la Práctica Aséptica Segura (ASAP): Marco de Práctica Clínica ANTT®. (www.antt.org)
- Organización Internacional de Normalización (ISO):
- ISO 7864:2016 - Agujas hipodérmicas estériles de un solo uso.
- ISO 11607 - Embalaje para productos sanitarios esterilizados terminalmente.
- Instituto Nacional para la Excelencia Sanitaria y Asistencial (NICE): Infecciones relacionadas con la asistencia sanitaria: prevención y control en atención primaria y comunitaria.